رادیکولوپاتی به علائمی اطلاق می شود که با فشرده شدن ریشه عصب نخاعی ایجاد می شود. معمولاً فشردگی عصب مربوط به فتق دیسک یا اسپوندیلوز (تغییرات دژنراتیو در ستون فقرات) است و ممکن است با یا بدون تروما رخ دهد. توجه به این نکته ضروری است که همه فتق های دیسک باعث فشردگی یا درد عصب نمی شوند. در حالی که هر ریشه عصبی می تواند تحت تاثیر قرار گیرد، سطوح پایین گردن رحم (گردن) و پایین کمر (کمر) شایع ترین هستند. از آنجایی که فیبرهای یک ریشه عصبی نخاعی در ناحیه خاصی از بدن، بازو یا پا احساس و قدرت میدهند، عصب فشرده شده علائمی را در ناحیهای که عصب قدرت و احساس میدهد ایجاد میکند. اعصاب گردن باعث ایجاد حس و قدرت در بازوهای شما می شود، در حالی که اعصاب در ناحیه کمر باعث ایجاد حس و قدرت در پاهای شما می شوند. در این مقاله به بیماری رادیوکولوپاتی و علائم بروز آن می پردازیم.

رادیوکولوپاتی ، بطور عمده تحت تاثیر، 4 دسته از مشکلات ستون فقرات ، که می توانند ریشه های خارج شده از عصب را تحت فشار قرار دهند، ایجاد می شود. در این حالت علائمی مانند: مور مور و یا گز گز تیر کشنده ، در دست و یا پای بیمار، ظاهر می شود. آیا می دانید سیاتیک یکی از انواع رادیکولوپاتی می باشد؟
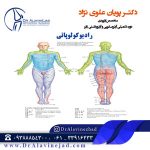
ستون فقرات
ستون فقرات از مهره تشکیل شده است. میان این مهره ها حفره ای قرار دارد، که با قرار گرفتن مهره ها روی یکدیگر، حالت کانال مانندی از حفره ها تشکیل می شود که وظیفه ی آن محافظت از نخاع می باشد. نخاع و ریشه های عصبی بخش های دیگر تشکیل دهنده ی ستون فقرات می باشند. نخاع شاه راهی می باشد، که اعصاب و پیام های عصبی را تا اندام ها هدایت می نماید. ریشه های عصبی موجود در ستون فقرات، اعصاب محیطی را می سازند، که در دست، تنه و پاها امتداد می یابند. علت درد در دست ها و پاها در افراد مبتلا به رادیکولوپاتی، به دلیل اعمال فشار، به اعصاب محیطی می باشد.
دیسک بخش دیگر تشکیل دهنده ی ستون فقرات می باشد. دیسک حالتی لاستیکی دارد و در بین مهره ها جای می گیرد، تا سبب تسهیل حرکت مهره ها روی یکدیگر شود. ویژگی ضربه گیر بودن دیسک نقش دیگری است که در ستون فقرات ایفا می کند. دیسک ها در داخل حالت ژله ای و منعطف، بیشتری نسبت به نواحی خارجی تر خود دارند.
عوارض ناشی از رادیوکولوپاتی برای بسیاری از بیماران ایجاد درد و ناراحتی میکند. دکتر پویان علوی نژاد ، بهترین جراح ارتوپدی در اهواز می باشد، که در زمینه ی درمان رادیوکولوپاتی ، دانش و مهارت فراوانی دارند. شما عزیزان می توانید جهت دریافت هرگونه مشاوره از دکتر علوی نژاد با شماره ۰۶۱۳۳۹۱۶۲۳۳ تماس حاصل نمایید .
علل رادیکولوپاتی چیست ؟
رادیکولوپاتی در اثر برخورد ریشه عصبی نخاعی ایجاد می شود. شایع ترین علت فشرده سازی، فتق دیسک ویا تغییرات دژنراتیو در ستون فقرات است. اسپوندیلولیستزیس (زمانی که یک مهره نسبت به مهره مجاور از هم ترازی خارج است) نیز ممکن است در این امر نقش داشته باشد. علل کمتر شایع فشردگی عصب شامل کیست، شکستگی، عفونت و تومور است. عوامل خطر رادیکولوپاتی عبارتند از: افزایش سن، تکنیک های بلند کردن نامناسب، حرکات تکراری، اضافه وزن، وضعیت نامناسب و سابقه خانوادگی آرتریت دژنراتیو. رادیکولوپاتی ممکن است در افرادی که در ورزش های تماسی شرکت می کنند در مقایسه با ورزش های غیر تماسی شایع تر باشد.عوامل مهم دیگر شامل:
عامل اول
دیسک (جسم لاستیکی موجود بین مهره های ستون فقرات) چروکیده شود و یا از بین برود. این امر سبب نزدیک شدن ستون مهره ها به هم می شود و با این نزدیک شدن، عصبی که از بین مهره ها میگذرد تحت فشار قرار می گیرد.
عامل دوم
پاره شدن و بیرون زدگی دیسک بین مهره ها در ستون فقرات. با بیرون زدگی دیسک ، عصبی که از بین مهره ها می گذرد تحت فشار قرار می گیرد. بنابراین یکی از دلایل عمده ی ایجاد رادیکولوپاتی در ستون فقرات کمری ( سیاتیک ) ، بیرون زدگی دیسک می باشد.
عامل سوم
ساییدگی موجود بین ستون مهره ها، یا آرتروز ستون فقرات ناحیه ی کمر. این آرتروز سبب ایجاد برجستگی های استخوانی می شود، که در این حال استخوان های اضافه روی عصب ها فشار وارد می کند. برخی افرادی که مبتلا به تنگی کانال نخاعی می باشند، ساییدگی بیشتری را متحمل می شوند و این عامل فشار زیادی را روی ریشه ی عصب ها اعمال می کند و فرد بیشتر در معرض ابتلا به سیاتیک قرار می گیرد.
عامل چهارم
بیماری های التهابی ، عفونت و یا تومور سبب ایجاد فشار بر ریشه ی اعصاب موجود در ستون فقرات می شود. این عامل کمترین تاثیر بر ابتلا به سیاتیک را دارد.
فرد با داشتن یکی از این علائم باید به پزشک متخصص مراجعه کند و شرح حال خود را با پزشک خود در میان گذارد. پزشک فرد را معاینه ی فیزیکی می کند و تست های اختصاصی سیاتیک را، بررسی می کند. در صورت نیاز پزشک، رادیولوژی معمولی و یا ام آر آی یا نوار عصب تجویز می کند.
روش های تشخیصی بیماری رادیکولوپاتی
تشخیص رادیکولوپاتی بر اساس سابقه پزشکی و معاینه فیزیکی شما، از جمله ارزیابی عملکرد عصبی (آزمایش رفلکس، قدرت و احساس) است. ارائه دهنده ممکن است گردن، بازوها، پشت و پاها را به روش های خاصی حرکت دهد.
ام آر آی: در ام آر آی وضعیت ستون فقرات دیده می شود و پزشک میتواند بر اساس آن، 4 علت شایع ایجاد سیاتیک را بررسی کند. بنابراین با انجام ام آر آی می توان علت بیماری را تشخیص داد.
عکسبرداری با اشعه ایکس اغلب انجام میشود و میتواند نشان دهد که آیا آرتریت و تغییرات دژنراتیو در ستون فقرات وجود دارد یا اینکه مهرهها از هم راستا نیستند. اشعه ایکس ممکن است شکستگی ستون فقرات را نیز نشان دهد.
گاهی اوقات تصویربرداری پیشرفته تری از ستون فقرات (مانند سی تی اسکن یا MRI) برای ارزیابی فتق دیسک و فشرده سازی عصب و رد سایر علل رادیکولوپاتی توصیه می شود.
EMG (الکترویوگرام) یک آزمایش سوزنی است که می تواند برای ارزیابی سلامت عضلات و اعصاب انجام شود و می تواند شواهدی از یک مشکل عصبی مانند رادیکولوپاتی را نشان دهد.
نوار عصبی: درصورتی که پزشک درخواست انجام نوار عصبی کرده باشد، یعنی قصد دارد که بداند کدام عصب گردنی و یا کمری بیمار تحت فشار و درگیر سیاتیک شده است. بنابراین با نوار عصبی می توان عصب درگیر شده را تشخیص داد.
در ریشه ی اعصاب گردنی بیشتر ریشه ی c7 و در اعصاب کمری، بیشتر ریشه های M5 ، S1درگیر سیاتیک می شوند. یکی از تست های فیزیکی که در تشخیص درگیر بودن عصب سیاتیک تاثیر دارد، این است که پای بیمار را به اندازه ی بیش از 30 درجه، بالا می آورند. در این حالت اگر درد و علائم عصبی ایجاد شود، یعنی عصب سیاتیک فرد تحت فشار و درگیر می باشد.

درمان رادیکولوپاتی
یکی از درمان های ابتدایی برای رفع علائم رادیکولوپاتی ، تمرین درمانی در، فیزیوتراپی می باشد. درمواردی که درگیری شدید عصب وجود داشته باشد، امکان تجویز داروهای استروئیدی وجود دارد. اگر هیچ یک از اقدامات درمانی، در رفع عوارض رادیکولوپاتی کارآمد و موفق نباشند، پزشک عمل جراحی را به منظور رفع عواض ناشی از آن ، انتخاب می کند.
به طور معمول، رادیکولوپاتی را می توان بدون جراحی با موفقیت درمان کرد. توصیه های درمانی به شدت رادیکولوپاتی و علائم همراه آن بستگی دارد. پس از از بین رفتن علائم، مهم است که به تدریج به فعالیت های عادی بازگردید. مسکنهای بدون نسخه میتوانند تسکین دهند، مانند داروهای ضد التهابی غیر استروئیدی مانند ایبوپروفن (Aleve)، ناپروکسن (ادویل و موترین)، یا استامینوفن (تیلنول). گاهی اوقات یک فوران کوتاه استروئید خوراکی برای کاهش درد و التهاب در نظر گرفته می شود. گاباپنتین یا پره گابالین داروهایی هستند که گاهی برای درمان دردهای عصبی تجویز می شوند. در برخی موارد، جراحی ممکن است برای برداشتن فشار روی عصب ضروری باشد، به خصوص اگر ضعف پیشرونده داشته باشید یا علائم شما با درمان های محافظه کارانه تر بهبود نیابد.
سایر مقالات دکتر پویان علوی نژاد