عمل تعویض مفصل لگن زمانی لازم است که مفصل لگن به دلیل مشکلاتی مانند آرتروز شدید، روماتیسم مفصلی، آسیب یا شکستگی لگن، یا نکروز عروقی به حدی آسیب دیده باشد که باعث درد شدید و مداوم، محدودیت حرکتی، یا کاهش کیفیت زندگی فرد شود و درمانهای غیرجراحی مانند دارو، فیزیوتراپی، یا تزریق مؤثر نباشند.
این عمل با جایگزینی مفصل آسیبدیده با یک مفصل مصنوعی انجام میشود و هدف آن کاهش درد، بهبود عملکرد و بازگرداندن تحرک بیمار است.

جراحی تعویض مفصل لگن چیست؟
جراحی تعویض مفصل لگن یک روش جراحی است که در آن مفصل آسیبدیده یا تخریبشده لگن با یک مفصل مصنوعی (پروتز) جایگزین میشود. این جراحی معمولاً برای بیمارانی انجام میشود که دچار درد شدید، کاهش تحرک، یا ناتوانی در انجام فعالیتهای روزانه به دلیل مشکلاتی مانند آرتروز شدید، روماتیسم مفصلی، شکستگی لگن، یا نکروز عروقی شدهاند.
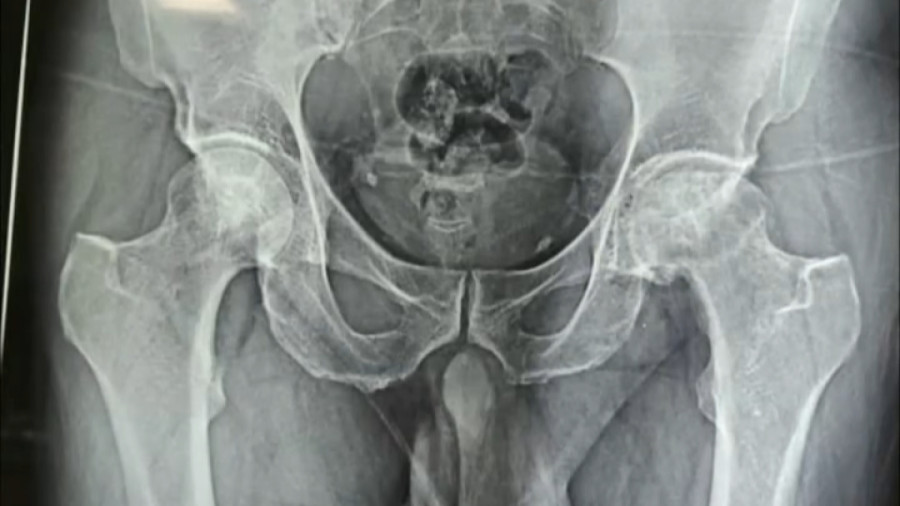
تعویض مفصل لگن
انواع جراحی تعویض مفصل لگن چیست؟
جراحی تعویض مفصل لگن (هیپ) یکی از روشهای مؤثر در درمان مشکلات شدید مفصل لگن است که انواع مختلفی دارد. انتخاب نوع جراحی به وضعیت بیمار، سطح آسیب مفصل، سن و میزان فعالیت بدنی بستگی دارد. انواع اصلی جراحی تعویض مفصل لگن عبارتند از:
1. تعویض کامل مفصل لگن (Total Hip Replacement – THR)
- تعریف: این روش رایجترین نوع جراحی تعویض مفصل لگن است. در این روش، قسمت آسیبدیده استخوان ران (سر فمور) و سطح مفصل حفره لگن (استابولوم) به طور کامل برداشته و با اجزای مصنوعی جایگزین میشوند.
- کاربرد: برای بیمارانی که آرتروز شدید، نکروز استخوان یا آسیبهای پیشرفته مفصل دارند.
- اجزا: شامل یک سر مصنوعی از جنس فلز یا سرامیک و یک حفره مصنوعی (کاپ) میباشد.
2. تعویض نیمهمفصل لگن (Hemiarthroplasty)
- تعریف: در این نوع جراحی، فقط سر استخوان ران با یک پروتز مصنوعی جایگزین میشود و حفره لگن دستنخورده باقی میماند.
- کاربرد: بیشتر برای بیمارانی با شکستگیهای گردن استخوان ران (بهویژه سالمندان) استفاده میشود.
- مزایا: کوتاهتر بودن زمان جراحی و بهبود سریعتر نسبت به تعویض کامل مفصل.
3. تعویض سطح مفصل (Hip Resurfacing)
- تعریف: در این روش، سر استخوان ران تراشیده و سطح آن با یک کلاهک فلزی پوشانده میشود. همچنین سطح داخلی حفره لگن نیز با یک کاپ فلزی جایگزین میشود.
- کاربرد: بیشتر در بیماران جوانتر و فعال که استخوان سالمتر دارند استفاده میشود.
- مزایا: حفظ ساختار بیشتر استخوان و امکان انجام جراحی تعویض کامل در آینده.
4. تعویض مفصل لگن دوطرفه (Bilateral Hip Replacement)
- تعریف: در این روش، هر دو مفصل لگن بیمار در یک جلسه جراحی یا طی چند جلسه جداگانه تعویض میشوند.
- کاربرد: برای بیمارانی که در هر دو سمت لگن آسیب شدید دارند.
- مزایا: بهبود کلی کیفیت زندگی و عملکرد مفاصل لگن.
5. تعویض مجدد مفصل لگن (Revision Hip Replacement)
- تعریف: این جراحی برای بیمارانی انجام میشود که قبلاً جراحی تعویض مفصل داشتهاند و مفصل مصنوعی دچار مشکل شده (مانند لقشدگی، عفونت یا فرسایش).
- کاربرد: برای ترمیم یا جایگزینی مجدد اجزای آسیبدیده پروتز.
6. تعویض مفصل لگن به روش کمتهاجمی (Minimally Invasive Hip Replacement)
- تعریف: این روش از برشهای کوچکتر استفاده میکند و به بافتهای اطراف آسیب کمتری وارد میشود.
- کاربرد: برای بیمارانی که شرایط عمومی خوبی دارند و به دنبال بهبودی سریعتر هستند.
- مزایا: درد کمتر، کاهش زمان بستری و بهبود سریعتر.

تعویض مفصل لگن برای چه کسانی مناسبه؟
اولین علائم نیاز به جراحی تعویض مفصل لگن چیست؟
علائمی که نشاندهندهی نیاز به جراحی تعویض مفصل لگن هستند، معمولاً بهتدریج ظاهر میشوند و با گذشت زمان شدت مییابند. برخی از اولین نشانههای نیاز به تعویض مفصل لگن عبارتاند از:
۱. درد مزمن در لگن
- درد شدید یا مزمن در مفصل لگن که حتی در حالت استراحت هم احساس میشود.
- درد میتواند به کشاله ران، باسن یا زانو منتشر شود.
۲. محدود شدن دامنه حرکتی
- سختی در انجام حرکاتی مانند نشستن، ایستادن، خم شدن یا چرخاندن لگن.
- ناتوانی در پوشیدن کفش یا جوراب به دلیل سختی در خم کردن مفصل لگن.
۳. تشدید درد هنگام فعالیت
- افزایش درد هنگام راه رفتن، بالا رفتن از پلهها یا حتی ایستادن به مدت طولانی.
۴. خشکی مفصل، بهویژه در صبحها
- احساس خشکی و سفتی مفصل لگن، خصوصاً پس از بیدار شدن از خواب یا بعد از نشستن طولانیمدت.
۵. لنگیدن و عدم تعادل در راه رفتن
- تغییر در نحوهی راه رفتن که ممکن است به دلیل درد یا ضعف عضلات اطراف لگن ایجاد شود.
۶. کاهش تأثیر داروها و روشهای درمانی غیرجراحی
- عدم تأثیر مسکنها، فیزیوتراپی، تزریقهای ضدالتهابی و سایر درمانهای غیرجراحی در کاهش درد.
۷. تخریب شدید مفصل در تصاویر رادیولوژی
- اگر در تصویربرداری (مانند رادیوگرافی، MRI یا سیتیاسکن) ساییدگی شدید، کاهش فضای مفصلی، یا تغییر شکل استخوانها مشاهده شود، ممکن است نیاز به تعویض مفصل لگن باشد.
اگر اقداماتی مانند داروهای ضد درد، اصلاح فعالیت، فیزیوتراپی و استفاده از وسایل کمکی موثر نباشد. پزشک متخصص ارتوپد بسته به شرایط شما ممکن است جراحی تعویض مفصل لگن را توصیه کند.
دلایل انجام جراحی تعویض مفصل لگن چیست؟
- آرتروز پیشرفته (Osteoarthritis)
شایعترین دلیل؛ بهدلیل تخریب تدریجی غضروف مفصل که باعث درد مزمن، خشکی و کاهش دامنه حرکت میشود. - آرتریت روماتوئید (Rheumatoid Arthritis)
یک بیماری خودایمنی که باعث التهاب مزمن مفصل و در نهایت آسیب شدید به استخوان و غضروف میشود. - نکروز آواسکولار (Avascular Necrosis)
مرگ بافت استخوانی بهدلیل اختلال در خونرسانی، که معمولاً با درد ناگهانی و پیشرونده همراه است. - شکستگیهای شدید یا پیچیده لگن
بهویژه در سالمندان، که ترمیم طبیعی استخوان ممکن نیست یا منجر به اختلال عملکرد مفصل میشود. - دفورمیتی مادرزادی یا اختلالات ساختاری مفصل لگن
مانند دیسپلازی مفصل لگن که در آن شکل طبیعی لگن دچار ناهنجاری است. - التهاب مزمن و درد غیرقابل کنترل با درمانهای غیرجراحی
بیمارانی که با دارو، فیزیوتراپی و سایر روشهای محافظهکارانه بهبودی نمییابند. - کاهش کیفیت زندگی بهعلت محدودیت در راه رفتن یا فعالیتهای روزمره
وقتی درد و سفتی مفصل مانع از انجام فعالیتهای ساده مانند بالا رفتن از پله یا پوشیدن لباس میشود. - آرتریت پس از ضربه (Post-traumatic Arthritis)
آسیبهای قدیمی به مفصل که در طول زمان باعث سایش و آسیب ثانویه مفصل میشوند.
همچنین از دلایل دیگر می توان به شکستگی مفصل لگن در اثر آسیب و تروما اشاره کرد.

جراحی تعویض مفصل لگن
چگونه تشخیص دهیم به جراحی تعویض مفصل لگن نیاز داریم؟
با مراجعه به پزشک متخصص ارتوپد در اهواز، پزشک موارد زیر را بررسی می کند:
- تاریخچه پزشکی. جراح ارتوپدی شما اطلاعاتی در مورد سلامت عمومی شما سوال می کند و در مورد میزان درد لگن و چگونگی تأثیر آن بر توانایی شما در انجام فعالیت های روزمره می پرسد
- معاینه ی جسمی. این کار تحرک ، قدرت و تراز بودن مفصل لگن را ارزیابی می کند.
- تصویربرداری این تصاویر به تعیین میزان آسیب یا ناهنجاری در لگن شما کمک می کنند.
اقدامات قبل از جراحی تعویض مفصل لگن چیست؟
✅ ۱. انجام معاینات پزشکی و آزمایشها
- آزمایش خون و ادرار
- نوار قلب (ECG)
- عکسبرداری از لگن (رادیوگرافی، MRI)
- عکس از قفسه سینه (در صورت نیاز)
- بررسی وجود عفونت
✅ ۲. قطع مصرف برخی داروها
- داروهای رقیقکننده خون (آسپرین، وارفارین)
- داروهای ضدالتهابی غیراستروئیدی (NSAIDs)
- داروهای گیاهی و مکملها (امگا ۳، جینسینگ، ویتامین E)
✅ ۳. کنترل بیماریهای مزمن
- مدیریت دیابت، فشار خون، مشکلات قلبی و کلیوی
- مشورت با پزشک در مورد مصرف داروهای مرتبط
✅ ۴. کاهش وزن در صورت اضافه وزن
- رژیم غذایی متعادل و ورزشهای سبک برای کاهش فشار روی مفصل جدید
✅ ۵. فیزیوتراپی و تمرینات قبل از جراحی
- تقویت عضلات اطراف لگن
- تمرینات کششی و تعادلی
✅ ۶. ترک سیگار و الکل
- کاهش ریسک عفونت و بهبود سریعتر زخمها
✅ ۷. تنظیم محیط خانه برای دوران نقاهت
- آمادهسازی صندلیهای بلندتر و توالت فرنگی
- حذف فرشها و موانع برای جلوگیری از افتادن
- قراردادن وسایل مورد نیاز در دسترس
✅ ۸. مشورت با پزشک درباره بیهوشی
- تصمیمگیری بین بیهوشی عمومی یا بیحسی نخاعی
✅ ۹. آمادهسازی وسایل بیمارستان
- لباس راحت، واکر یا عصا، مدارک پزشکی، وسایل شخصی
✅ ۱۰. برنامهریزی برای کمک گرفتن پس از جراحی
- هماهنگی با اعضای خانواده یا پرستار برای کمک در روزهای اول پس از عمل
جراحی تعویض مفصل لگن چگونه انجام می شود؟
جراحی تعویض مفصل لگن معمولاً حدود یک تا دو ساعت طول می کشد با وجود روشهای جراحی متفاوتی که میتوان استفاده کرد، مراحل جراحی تعویض مفصل لگن اساساً یکسان است. برای این عمل از بیهوشی عمومی استفاده می شود.
جراح لگن برش خود را با استفاده از روش جراحی از پیش تعیین شده ایجاد می کند و سپس از ابزار دقیق برای برداشتن استخوان و غضروف از مفصل ران توپ و سوکت استفاده می کند. پزشک سطوحی را ایجاد می کنند که می تواند مفصل مصنوعی را به خوبی در خود جای دهند.
در یک تعویض کامل لگن، ابتدا فنجانی که به عنوان سوکت جدید لگن عمل می کند، قرار می گیرد. (این در تعویض جزئی لگن نادیده گرفته می شود).
در مرحله بعد، جراح انتهای استخوان ران را سوراخ می کند تا یک میله فلزی را که سر مصنوعی استخوان ران به آن متصل است، قرار دهد. توپ در نهایت در جام قرار می گیرد.

مراقبت های بعد از تعویض مفصل لگن
مراقبت های بعد از تعویض مفصل لگن به شرح زیر است:
1. استراحت و رعایت محدودیتهای حرکتی
- در هفتههای اول پس از جراحی، باید از حرکات شدید و ناگهانی خودداری کنید.
- از خم شدن بیش از ۹۰ درجه، چرخش شدید لگن و حرکات کششی خودداری کنید.
- هنگام نشستن، صندلیهای بلند با پشتی مناسب انتخاب کنید تا از فشار بر مفصل جلوگیری شود.
2. استفاده از وسایل کمکی
- در روزهای اول از واکر یا عصا برای راه رفتن استفاده کنید.
- از دستگیرههای کمکی در سرویس بهداشتی و صندلیهای مخصوص حمام استفاده کنید.
3. کنترل درد و تورم
- مصرف داروهای ضد درد و ضد التهاب تجویز شده توسط پزشک الزامی است.
- استفاده از کمپرس یخ روی محل جراحی (طبق توصیه پزشک) برای کاهش تورم و درد مفید است.
4. انجام تمرینات فیزیوتراپی
- فیزیوتراپی برای تقویت عضلات اطراف مفصل و بازگرداندن توان حرکتی بسیار مهم است.
- انجام تمرینات ملایم و کنترلشده (مانند بالا آوردن پاها در حالت خوابیده) باعث افزایش قدرت عضلات لگن میشود.
5. مراقبت از زخم جراحی
- محل جراحی را تمیز و خشک نگه دارید و از خیساندن زخم در آب (مثل استخر و وان) تا بهبودی کامل پرهیز کنید.
- تعویض پانسمان طبق دستور پزشک انجام شود تا از عفونت جلوگیری شود.
6. رژیم غذایی مناسب
- مصرف مواد غذایی سرشار از کلسیم و ویتامین D (مانند لبنیات، بادام، ماهی) برای تقویت استخوانها توصیه میشود.
- نوشیدن آب کافی و مصرف غذاهای حاوی فیبر برای جلوگیری از یبوست (که ممکن است به دلیل داروها رخ دهد) مهم است.
7. پرهیز از رانندگی و فعالیتهای سنگین
- معمولاً تا ۶ هفته پس از جراحی نباید رانندگی کنید.
- از حمل وسایل سنگین، دویدن یا ورزشهای پرفشار تا زمان بهبودی کامل پرهیز کنید.
8. پیگیری جلسات معاینه پزشکی
- مراجعه منظم به پزشک برای بررسی وضعیت مفصل و پیشرفت بهبودی ضروری است.
- در صورت مشاهده علائم عفونت (قرمزی، گرمی، ترشح غیرعادی از زخم، تب) یا درد شدید، سریعاً به پزشک مراجعه کنید.
در این جراحی در صورتی که علاوه بر مفصل لگن رباط های اطراف مفصل آسیب دیده باشد ترمیم رباط ها صورت می گیرد. بعد از اتمام جراحی برش ها بسته می شود. شما به اتاق ریکاوری منتقل می شوید تا اقداماتی برای کنترل درد، به حداقل رساندن تورم و حرکت ایمن انجام شود.ممکن است یک یا دو شب در بیمارستان بمانید در صورتی که شرایط خاصی داشته باشید ممکن است نیاز باشد بیشتر در بیمارستان بمانید.
بهترین دکتر تعویض مفصل لگن در اهواز
تعویض مفصل لگن یکی از جراحیهای پیشرفته ارتوپدی است که به بیماران دچار آرتروز شدید، شکستگیهای پیچیده یا مشکلات مادرزادی لگن کمک میکند تا دوباره توانایی حرکت طبیعی خود را به دست آورند. در اهواز، نام دکتر پویان علوینژاد بهعنوان یکی از متخصصان برجسته و شناختهشده در این حوزه مطرح است.
ویژگیهای دکتر علوینژاد در جراحی تعویض مفصل لگن
- تجربه و مهارت بالا: ایشان سالها در زمینه جراحیهای بزرگ ارتوپدی بهویژه تعویض مفصل لگن و زانو فعالیت داشتهاند و صدها عمل موفق در کارنامه خود دارند.
- استفاده از تکنیکهای مدرن: دکتر علوینژاد با بهکارگیری روشهای نوین جراحی و پروتزهای باکیفیت، نتیجهای پایدار و رضایتبخش برای بیماران فراهم میکنند.
- کاهش عوارض و نقاهت کوتاهتر: دقت ایشان در انتخاب نوع پروتز و روش جراحی باعث میشود بیمار پس از عمل، سریعتر توانایی راه رفتن پیدا کند و عوارض حداقلی را تجربه نماید.
- نگاه جامع به درمان: ایشان معتقدند تعویض مفصل لگن تنها یک جراحی نیست؛ بلکه یک مسیر درمانی کامل است که از آموزش قبل از عمل تا توانبخشی بعد از جراحی را دربر میگیرد.
چرا بیماران دکتر پویان علوینژاد را انتخاب میکنند؟
- بیماران پس از جراحی تعویض مفصل لگن نزد ایشان اغلب به فعالیتهای روزمره بازمیگردند و کیفیت زندگیشان به شکل محسوسی بهبود مییابد.
- ارتباط صمیمی و پاسخگویی دقیق به سؤالات بیماران باعث میشود آنها با آرامش خاطر بیشتری عمل جراحی را بپذیرند.
- تجربه بالای ایشان در هر دو حوزه آرتروسکوپی و آرتروپلاستی (تعویض مفصل) موجب شده است نامشان در اهواز بهعنوان مرجع جراحیهای پیشرفته ارتوپدی شناخته شود.

